Alrededor del 40% de los problemas relacionados con la infertilidad son debido al hombre, otro 40% a la mujer, y un 20% derivan de complicaciones de ambos1.
En el diagnóstico de fertilidad masculina, la calidad del esperma es decisiva. El especialista en fertilidad organiza un análisis de semen, que se utiliza para evaluar un número de parámetros fundamentales. Estos incluyen la cantidad de espermatozoides, su motilidad y morfología. Para esto es necesario proporcionar una eyaculación reciente.
El esperma que se analiza no debe ser de más de media hora posterior a la eyaculación. Para proporcionar una muestra reciente, el hombre normalmente se masturba en una habitación acondicionada para tal fin en el consultorio del doctor o clínica de fertilidad.
El análisis de semen proporciona al especialista en fertilidad información sobre cuál es el potencial de fertilidad del hombre en el momento del análisis. Es fundamental comprender que esta información representa un mero panorama y no indica si el esperma es definitivamente bueno, «poco menos que óptimo» o si el entorno puede haber causado alguna disminución de la calidad del mismo. Debido a que los espermatozoides son producidos continuamente a un promedio de aproximadamente 1.500 por segundo2, el análisis del semen puede ser totalmente diferente en cuestión de unas pocas semanas.
Existen también trastornos de fertilidad masculina en los cuales la concepción es poco probable y hasta imposible, si bien la calidad del esperma es alta. Este puede ser el caso de la disfunción eréctil, reacciones de los anticuerpos contra los propios espermatozoides, diferentes enfermedades genéticas o anormalidades hormonales. En estos casos, se necesita investigar más para determinar las causas y los posibles tratamientos de estos problemas.
Con la ayuda de una consulta detallada y algunos otros análisis, el especialista en fertilidad puede descubrir las causas de la infertilidad masculina. Sin embargo, es bastante frecuente que no se puedan establecer los factores que causan la disminución de la calidad del esperma.3. Este fenómeno se llama infertilidad inexplicable o idiopática4.
Historia del paciente
El especialista en fertilidad inicia la investigación interrogando al paciente acerca de
- su condición general de salud,
- enfermedades crónicas,
- tratamientos de quimioterapia previos5
- operaciones o accidentes que involucren a los órganos reproductivos,
- infecciones y enfermedades de la infancia después de la pubertad,
- enfermedades genéticas conocidas en la familia,
- la existencia de hijos, inclusive los abortos naturales,
- frecuencia del acto sexual,
- consumo de Alcohol6 y nicotina7, 8
Investigación física
El especialista en fertilidad masculina también
- Examina el escroto y los testículos dentro de este, y la epidermis,
- controla las diferentes glándulas, procedimiento que se realiza a través del recto,
- considera una ecografía transrectal o escrotal de los órganos sexuales.
Otros exámenes
El especialista en fertilidad masculina también puede llevar a cabo lo siguiente:
- Análisis urinario después de la eyaculación, el cual indica si los espermatozoides viajan hacia atrás y dentro de la vejiga, en lugar de hacerlo hacia afuera del pene durante la eyaculación ( eyaculación retrógrada).
- Análisis de sangre, que miden los niveles de hormonas producidas por la glándula pituitaria, el hipotálamo y los testículos (testosterona), las cuales juegan un papel principal en la producción de esperma y el desarrollo sexual.
- Exámenes genéticos, para diagnosticar posibles cambios en el cromosoma Y o varios síndromes congénitos o hereditarios.
Dieta
Los espermatozoides son extremadamente sensibles tanto durante su período de producción de 74 días como, una vez eyaculados, a su entorno. Esta es la razón por la cual los hombres producen alrededor de 10 millones de espermatozoides por hora9.
Los estudios han mostrado que una de las principales causas de la tendencia histórica del deterioro de espermatozoides desde 1990 es una alimentación deficiente.10. La dieta occidental carece de muchas vitaminas importantes, aminoácidos y otros micronutrientes en grandes cantidades, inclusive nutrientes que se necesitan para la producción óptima de espermatozoides.
Más investigaciones sobre la infertilidad masculina
Clamidia
Se toma una muestra de orina para determinar si el hombre tiene clamidia. Si el examen da positivo, el doctor receta antibióticos para tratarla.
Biopsia testicular
Si se encuentra evidencia de que en la eyaculación hay muy pocos o no hay espermatozoides, el doctor, con la ayuda de una biopsia testicular, puede determinar si la producción o transporte de los mismos es defectuosa. Por ejemplo, si el conducto deferente está obstruido, los espermatozoides no pueden ser eyaculados.
Pulse para averiguar más sobre la biopsia testicular
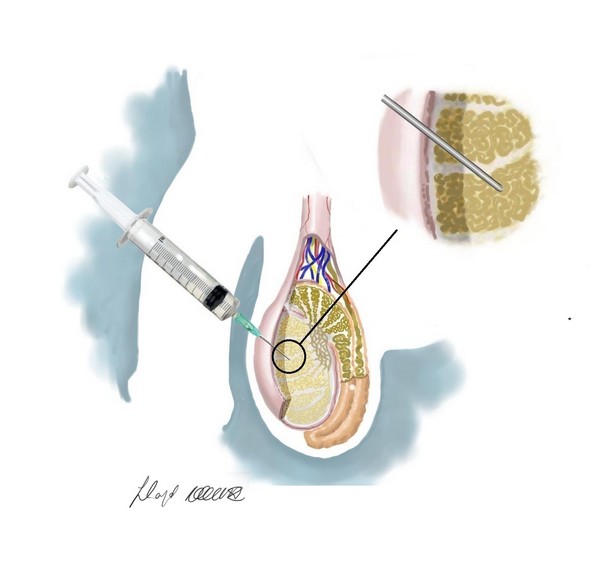
En la biopsia testicular se extrae un poco de tejido del testículo, ya sea con anestesia local o general12. Posteriormente se puede examinar este tejido en busca de células germinales.
La biopsia testicular tiene sentido sólo si la pareja está considerando la inseminación artificial fuera del cuerpo (Inyección intracitoplasmática de espermatozoides directamente en el óvulo, comúnmente conocida como ICSI13). Esto se debe a que esta operación no proporciona una mejora real de la fertilidad.
Si el hombre decide hacerse una biopsia testicular, sería ideal que la haga en una clínica donde se puedan congelar las células germinales existentes, para que puedan ser usadas posteriormente en la fertilización de los óvulos. Esto le ahorra tener que someterse a otra operación para obtener esperma.
Más investigaciones de la fertilidad en la pareja

Test post-coital (TPC)
El test post-coital es utilizado por algunos doctores con fines de diagnóstico14, si los estudios previos no determinan ninguna causa de disminución de fertilidad. Otros doctores recomiendan este examen desde el comienzo del tratamiento de fertilidad, ya que es rápido y fácil de llevar a cabo.
Bibliografía
- «Hudson, B. (1987). La pareja infértil. Churchill-Livingstone, Edinburgh» ↩
- http://humrep.oxfordjournals.org/content/18/2/447.full» ↩
- «http://web.stanford.edu/class/siw198q/websites/reprotech/New%20Ways%20of%20Making%20Babies/causemal.htm» ↩
- «http://en.wikipedia.org/wiki/Unexplained_infertility» ↩
- «Paoli D, Gallo M, Rizzo F, Spano M, Leter G, Lombardo F, Lenzi A, Gandini L. Cáncer testicular y daño en el ADN del esperma: efectos a corto y largo plazo del tratamiento antineoplásico. Andrología. 2014» ↩
- «Muthusami KR, Chinnaswamy P. Consecuencias del alcoholismo crónico en las hormonas de fertilidad masculina y calidad del semen, Fertil Steril. 2005; 84(4): 919-24” ↩
- “Mitra A, Chakraborty B, Mukhopadhay D, Pal M, Mukherjee S, Bannerjee S, Chaudhuri K. Consecuencias de fumar en la calidad del semen, la FSH, el nivel de testosterona y la longitud de repetición de CAG en un gen receptor andrógeno de hombres infértiles en una ciudad de la India. Syst Biol Reprod Med. 2012; 58(5): 255-62”consumo o abuso de drogas[3. «http://en.wikipedia.org/wiki/Male_infertility#Diagnosis» ↩
- «Battista N, Pasquariello N, Di Tommaso M, Maccarrone M. Interacción entre endocannabinoides, esteroides and citoquinas en el control de la reproducción humana. K Neuroendocrinol. 2008; 20(1): 82-9 ↩
- «Padubidri, VG; Daftary, SN, eds. (2011). Libro de Ginecología de Shaw (15th ed.). p. 201» ↩
- «Disminución de la concentración de semen y morfología en una muestra de 26.609 hombres cercanos a la población general entre 1989 ay 2005 en Francia. http://humrep.oxfordjournals.org/content/early/2012/12/02/humrep.des415.abstract – Ver más en: http://menfertility.org/male-fertility-continues-to-fall/#fn-38-1» ↩
- «http://www.altmedrev.com/publications/5/1/28.pdf» ↩
- «http://www.nlm.nih.gov/medlineplus/ency/article/003908.htm» ↩
- «http://en.wikipedia.org/wiki/Intracytoplasmic_sperm_injection» ↩
- «Hessel M, Brandes M, Bruin JPD, Bots RS, Kremer JA, Nelen WL, Hamilton CJ. Tasa de embarazos en curso a largo plazo y modo de concepción después de un test post-coital positivo y negativo. Acta Obstet Gynecol Scand. 2014; 93(9): 913-20″ ↩






















